クリニックの接遇マニュアルはどこまで必要?設計で解決できること・できないこと

※本記事の最後に10分でわかる解説動画を入れております。
記事とあわせてご覧いただくことで、理解が深まります。
詳細はこちらの記事を参照下さい。
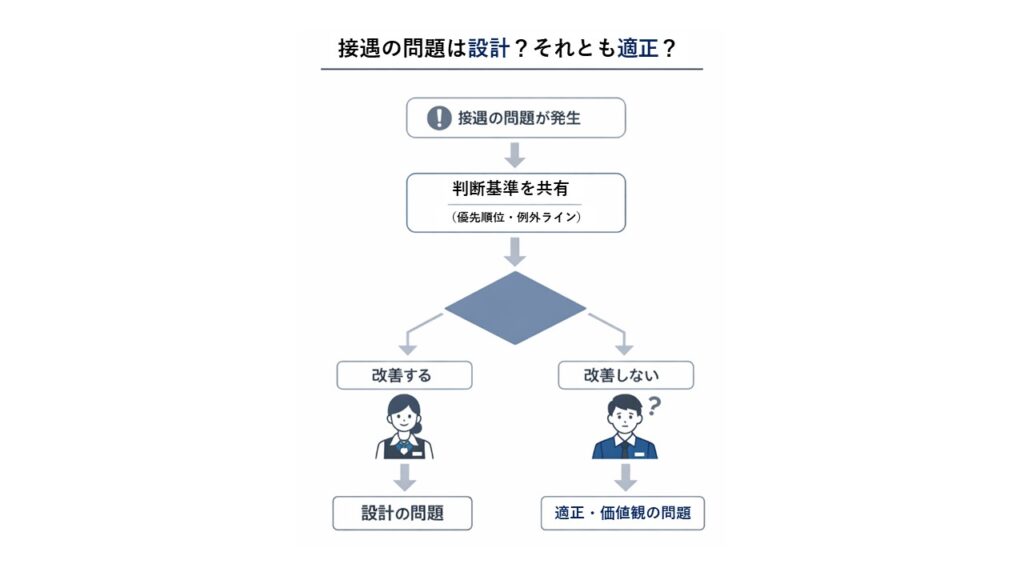
接遇の問題は「人」なのか「設計」なのか
クリニックの接遇がうまくいかないとき、多くの院長はまず「人」の問題を疑います。
「このスタッフは接遇に向いていないのではないか」
「結局、能力の問題なのではないか」
しかし実際には、接遇の問題の多くは人ではなく構造の問題です。
例えば、次のような状況は多くのクリニックで見られます。
・担当者によって患者対応が変わる
・混雑すると接遇の質が落ちる
・新人が判断できず、確認ばかり増える
・マニュアルがあるのに現場で使われていない
これらは能力差というより、判断基準が共有されていない状態で起きます。
患者対応では日々例外が発生します。
予約外の来院、待ち時間のクレーム、急な診察変更などです。
そのとき現場で必要になるのは、細かいルールではなく判断の軸です。
何を優先するのか。
どこまでを例外として認めるのか。
どこからが絶対に守るべきラインなのか。
この優先順位が設計されていない場合、現場は個人判断で動きます。
結果として、対応は人によってばらつきます。
この段階では、人を変える必要はありません。
まず整えるべきなのは、接遇の構造です。
一つの目安はとてもシンプルです。
スタッフが医院の方針を理解し、基本的な指示には従って動いてくれる。
この状態があるのであれば、問題の多くは設計で解決できます。
しかし、そもそも指示が共有されない。
方針に従う意識がない。
その場合は、構造とは別の問題が存在している可能性があります。
接遇改善を進めるうえで重要なのは、
人の問題と設計の問題を混同しないことです。
どちらなのかを見極めることが、改善の出発点になります。
▶クリニックの接遇全般について知りたい方は→こちら
設計で解決できる問題
接遇の問題の多くは、実はマニュアルや個人の能力ではなく、設計の不足によって生まれます。
その典型が「判断に迷う場面」です。
クリニックの現場では、毎日のように例外が発生します。
・予約外の患者が来院する
・待ち時間に対する不満が出る
・急な診察変更が起きる
こうした状況で現場が求められるのは、完璧な対応ではありません。
優先順位に沿った判断です。
例えば、
患者説明を重視するのか
診療の回転率を優先するのか
医師の診療時間を守るのか
この基準が共有されていれば、スタッフは迷わず判断できます。
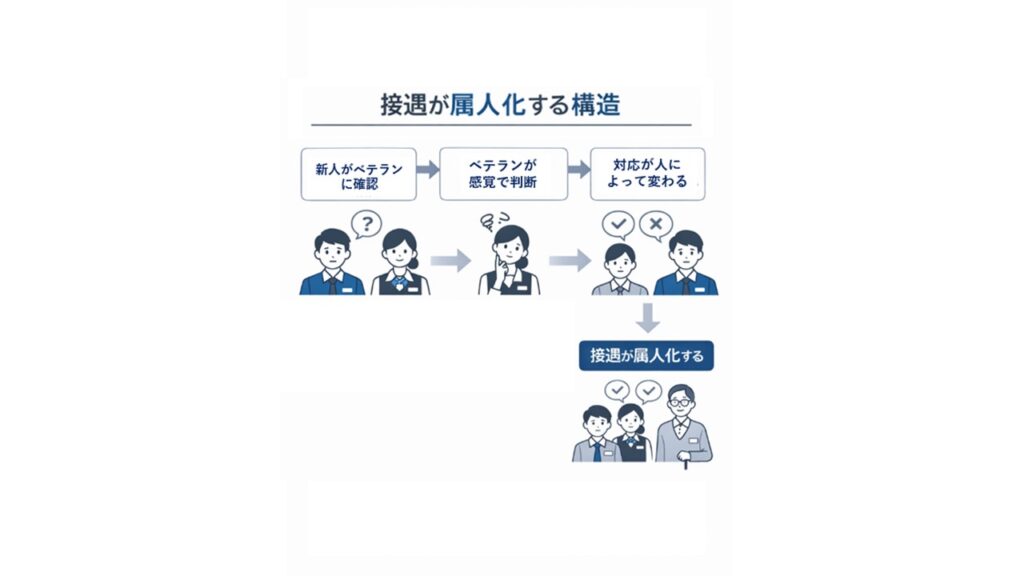
しかし、この優先順位が設計されていない場合、現場では別の構造が生まれます。
新人はベテランに確認する。
ベテランは経験や感覚で判断する。
その結果、対応は人によって変わります。
これは能力差ではなく、判断軸が組織として定義されていない状態です。
もう一つ重要なのは、この優先順位は固定されたものではないという点です。
クリニックの成長段階によって、接遇の重点は変わります。
例えば開業初期では、患者との関係づくりが重要になります。
説明を丁寧に行い、不安を取り除くことが優先されることが多いでしょう。
一方、来院数が増えてくると状況は変わります。
待ち時間の管理や診療の流れを整えることが、より重要になります。
つまり、接遇の設計は一度作って終わりではありません。
医院の成長フェーズに合わせて調整していくものです。
経営の方針が変われば、接遇の優先順位も変わります。
何を最優先にするのか。
どこまでを例外として認めるのか。
どのラインは守るのか。
この軸が明確になったとき、接遇は個人の判断ではなく、組織として再現できる仕組みになります。
混雑時に接遇が崩れる
忙しい時間帯になると接遇の質が落ちてしまう。
これは多くのクリニックで見られる現象です。
しかし原因は、スタッフの意識や能力とは限りません。
多くの場合、問題は混雑時の運用が設計されていないことにあります。
通常の診療では、丁寧な説明や十分な声かけができていたとしても、来院が集中すると状況は一気に変わります。
待合は混み、診療は詰まり、受付の対応も増えていく。
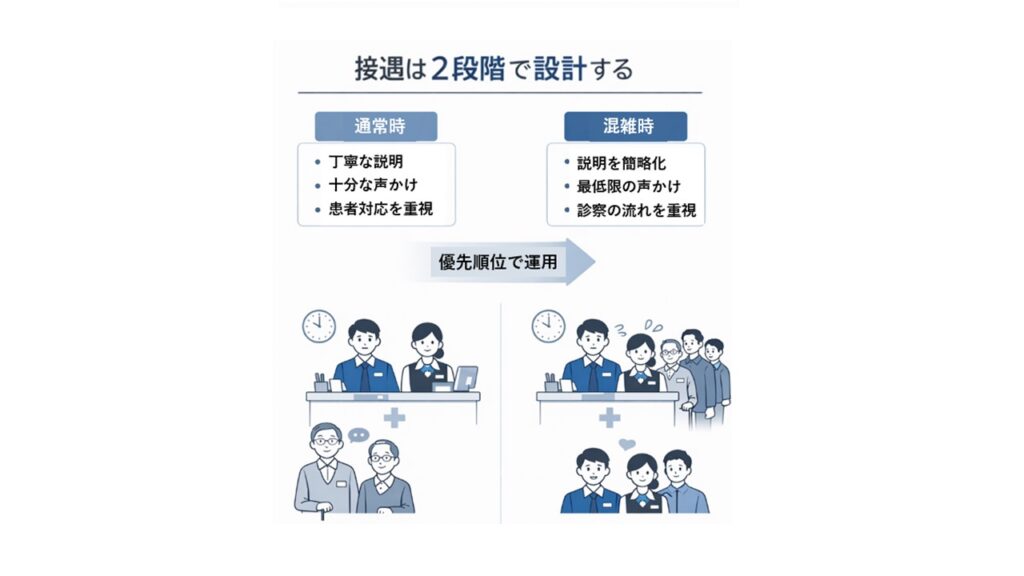
このとき現場で必要になるのは、完璧な接遇ではなく優先順位に沿った接遇です。
例えば、
どこまでの説明を必ず行うのか。
混雑時に短縮してよい対応はどこか。
最低限維持するべき声かけは何か。
こうした基準が決まっていなければ、スタッフはその場の判断で対応するしかありません。
結果として接遇は担当者ごとにばらつき、現場は属人化していきます。
接遇を安定させるためには、まず通常時の対応基準を整理することが必要です。
どの説明を行うのか、どの対応を基本とするのかを明確にする。
そのうえで、来院が集中した場合にどの要素を簡略化するのかを検討します。
つまり、
通常時の接遇を定義する。
次に、混雑時に削る部分を決める。
この二段階の設計を行うことで、忙しい時間帯でも接遇の基準は揺れにくくなります。
接遇は理想だけで設計するものではありません。
現実の診療の流れを前提に、運用できる形で設計することが重要です。
新人が育たない
新人がなかなか戦力にならないとき、多くの場合「向き不向き」の問題として捉えられがちです。
しかし実際には、能力ではなく判断基準が共有されていないことが原因であるケースが少なくありません。
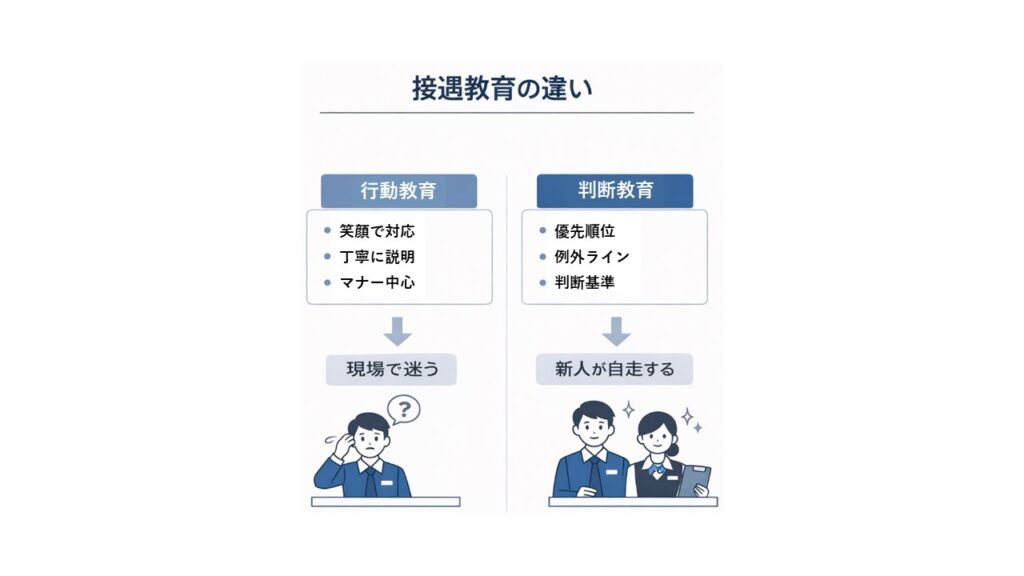
接遇教育でよく行われるのは、行動の指導です。
「笑顔で対応する」
「丁寧に説明する」
こうした指導はもちろん重要です。
しかし現場で本当に必要になるのは、行動ではなく判断です。
例えば、
どの患者を優先するのか。
どこまで例外対応を認めるのか。
どの場面で医師に確認するのか。
この判断軸が示されていなければ、新人は自分で決めることができません。
結果として確認が増え、なかなか自走できない状態になります。
マニュアルの役割は、すべての対応を細かく決めることではありません。
まずは最低限の判断ラインを示すことです。
基本となる基準があることで、新人は「正解を探す」段階から、「判断を考える」段階へ進みます。
そして現場では、必ずマニュアルに書かれていないケースが出てきます。
「この場合はどう対応するべきか」
「例外として認めるべきか」
こうした一段階上の疑問が生まれたときに、その判断を院内で共有していく。
この積み重ねによって、マニュアルは単なる手順書ではなく、医院の経験が蓄積された基準へと変わっていきます。
その結果、接遇の方向性は院内で揃い、対応の再現性も高まります。
多くのクリニックが接遇マニュアルを持っていますが、
現場の経験が反映されたマニュアルを持つ医院は多くありません。
この差が生まれたとき、接遇は単なる教育ではなく、
医院の強みとして機能するようになります。
▶クリニックの接遇全般について知りたい方は→こちら
設計では解決できない問題
接遇の多くの問題は、マニュアルや運用設計によって改善できます。
しかし、すべてが仕組みで解決できるわけではありません。
どれだけルールを整えても、改善が難しいケースがあります。
それが方向性や価値観の問題です。
例えば次のような場合です。
・患者への共感が極端に弱い
・注意を受けても態度が変わらない
・チームの優先順位より個人の判断を優先してしまう
・医院の方針に納得していない
この段階になると、問題は設計ではなくなります。
判断基準が示されていても、それに従う意思がなければ運用は成立しないからです。
接遇はスキルの問題であると同時に、価値観の問題でもあります。
患者との関係を重視するのか。
診療効率を優先するのか。
チームとしての連携を重視するのか。
こうした方向性は、最終的には経営の判断になります。
経営において、目的や目標を決めるのは経営者です。
そして、その目標を実現するための戦略も基本的には経営側が定めます。
クリニックの場合、多くは院長がその役割を担います。
一方で、現場のスタッフが担うのは戦術です。
つまり、その方針を現場でどのように実行するかという部分です。
もし戦略そのものに従えない場合、それは能力の問題ではなく方向性の問題になります。
逆に、実行方法である戦術については、現場の意見を積極的に取り入れることが重要です。
スタッフは日々の患者対応の中で、実際の運用を最もよく理解しているからです。
経営の方向性と現場の知見がかみ合ったとき、
接遇の仕組みは初めて現場で機能するものになります。
「設計」と「適性」を見分けるポイント
では、接遇の問題が設計なのか、それとも適性なのか。
どのように見極めればよいのでしょうか。
一つの目安になるのが再現性です。
判断基準を整理し、優先順位を共有し、例外対応のラインまで決めた状態で現場を運用してみる。
その結果として、次のどちらの変化が起きるかを見ることが重要です。
基準が共有されたことで対応が安定し始める。
新人でも一定水準の接遇ができるようになる。
混雑時でも判断が揃うようになる。
この場合、問題の原因は人ではなく設計の不足だった可能性が高いと言えます。
一方で、同じ基準を共有しても改善が見られないケースもあります。
判断ラインが明確でも従わない。
優先順位を理解していても行動が変わらない。
この場合、問題は構造ではなく個人の姿勢や価値観にある可能性が出てきます。
ただし、この段階でもすぐに人の問題と結論づける必要はありません。
接遇はルールだけで変わるものではなく、時間をかけて浸透していくものだからです。
まずは医院として大切にしたい考え方を伝え続けること。
なぜその基準を採用しているのかを共有すること。
この積み重ねによって、方向性が揃うケースも少なくありません。
それでもなお価値観が一致しない場合、
初めて組織としての相性を考える段階になります。
重要なのは、人を先に評価するのではなく、
設計を整えたうえで現場を見ることです。
接遇改善では、この順序を間違えないことが大切になります。
強いクリニックは「人」と「設計」を分けて考える
接遇が安定しているクリニックには、ある共通点があります。
それは、人の問題と仕組みの問題を混同しないことです。
現場で問題が起きたとき、すぐに個人の能力に原因を求めるのではなく、
まず運用の構造を見直します。
どのような判断基準で動いているのか。
優先順位は共有されているのか。
例外対応のラインは明確になっているのか。
こうした土台を整えることで、現場の判断は揃い、対応のばらつきは減っていきます。
その状態になって初めて、個人の特性や適性も見えてきます。
基準が存在しないままでは、人を正しく評価することはできません。
接遇の設計は、単にマニュアルを作ることではありません。
日常業務の中でどのように判断するのか、その軸を明確にすることです。
基本となるマニュアルを整える。
さらに、そのマニュアルでは判断できない場面の基準を共有する。
こうした積み重ねによって、接遇は個人の経験に依存するものではなく、
組織として再現できる仕組みへと変わっていきます。
スタッフの成長も、クリニックの成長も、
この接遇の設計に大きく影響を受けます。
判断基準が整理されている組織では、
新人は早く自走し、現場の連携もスムーズになります。
接遇を設計するということは、
マニュアルと判断軸の両方を整えることです。
この土台が整ったとき、
クリニックの運営は個人の力量に依存するものではなく、
安定した経営の基盤へと変わっていきます。
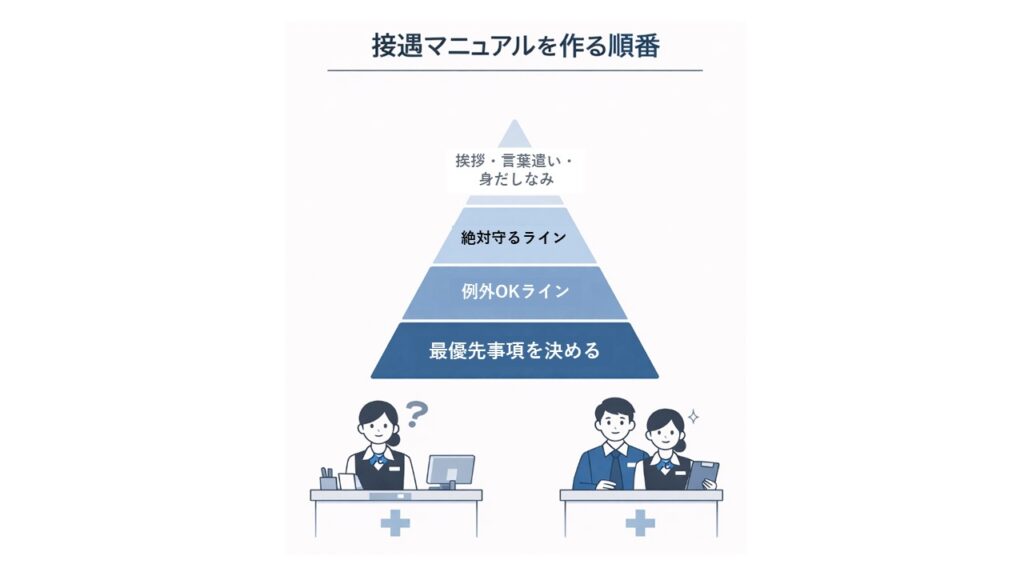
接遇マニュアルはどこから作ればいいのか
多くのクリニックでは、
接遇マニュアルを作ろうとすると
挨拶
言葉遣い
身だしなみ
といった「形」から整えようとします。
しかし実際に重要なのは、
その前の段階です。
まず決めるべきなのは次の3つです。
① 何を最優先にするのか
② どこまでを例外として認めるのか
③ 混雑時でも守るラインはどこか
この判断軸が決まったあとに、
初めて具体的な接遇マニュアルが意味を持ちます。
順番が逆になると、
マニュアルは現場で使われなくなります。
まとめ
クリニックの接遇がうまくいかないとき、多くの場合は人の能力ではなく設計の不足が原因になっています。
判断基準が曖昧なままでは、
どれだけ経験のあるスタッフがいても、対応は担当者ごとに変わってしまいます。
その結果、
対応のばらつきが生まれ、
新人は判断できず、
現場は属人化していきます。
だからこそ、接遇改善の第一歩は人を変えることではありません。
まずは構造を整えることです。
何を優先するのか。
どこまでを例外として認めるのか。
どのラインを必ず守るのか。
こうした判断軸を明確にすることで、接遇は個人の経験に依存するものではなく、組織として再現できるものになります。
そして、その基準が共有された状態で初めて、個人の特性や適性も見えてきます。
設計がないままでは、人の評価も改善も正しく行うことはできません。
強いクリニックは、優秀な人材だけで成り立っているわけではありません。
現場で積み重ねられた経験を言語化し、仕組みとして共有できている医院です。
接遇改善とは、人を変える取り組みではなく、
判断基準を整え、組織として再現できる仕組みを作ることです。
その設計が整ったとき、接遇は個人の努力ではなく、
クリニック全体の力として機能するようになります。
———
この記事を書いた人
医療業界における実務経験を通じて、
クリニックの受付・待合・診察前後といった
患者対応の現場を、業務フローや判断構造の観点から継続的に見てきた。
また、Web集客(SEO、リスティング広告)によって来院した患者が、
現場でどのように判断し、
再来・離脱に分かれていくのかという
「Webと接遇の接点」に関心を持ち、
両者を切り離さずに整理する視点で情報発信を行っている。
本サイトでは、
接遇を努力論ではなく「設計」として捉え、
経営数字につながる形で考えることをテーマに執筆している。
現場で「なぜうまくいかないのか分からない」という状態を、
設計の視点から整理することを得意としている。
———
関連情報
▶ 1時間の無料相談はこちら
※現在はオンラインで実施しています
集患から再来までの全体像を把握したい方へ
▶集患の全体像を確認する

