クリニックの再来率が上がらない原因は接遇?改善チェックリスト10項目

※本記事の最後に10分でわかる解説動画を入れております。
記事とあわせてご覧いただくことで、理解が深まります。
詳細はこちらの記事を参照下さい。
2回目の来院がない理由
「新規は来るのに、なぜか2回目につながらない」
これは多くのクリニックで起きている現象です。
広告は回っている。
SEOも機能している。
予約枠も埋まる。
それでも再来率が伸びない。
このとき、多くの院長は
診療の質や医療技術を疑います。
しかし実際には、
問題は“医療の中身”ではなく
“体験の継続設計”にあることが少なくありません。
▶クリニックの接遇全般について知りたい方は→こちら
再来とは「信頼の更新」である
患者は、
診療が正しかったから再来するわけではありません。
再来とは、
「このクリニックに任せ続けても大丈夫だ」
という判断です。
これは治療効果だけでは決まりません。
✔ 不安が解消されたか
✔ 相談しやすかったか
✔ 次回の見通しが明確だったか
この“継続の安心材料”が揃って初めて、
再来という行動が生まれます。
なぜ定着しないのか?
再来率が伸びないクリニックには、
ある共通点があります。
それは、
「次回来院の理由が設計されていない」
ということです。
例えば:
・診察が終わると、そのまま会計へ
・次回の目的が曖昧
・フォローの言葉がない
・見通しの説明が弱い
これでは患者は、
「クリニックに行ってきた」
で終わってしまいます。
差がつくのは診療ではない
あるクリニックで印象的だったのは、
開業当初からいる受付スタッフの存在でした。
特別な会話をしているわけではない。
特別な演出があるわけでもない。
しかし、不思議と院内に“落ち着き”がありました。
診療の質が特別高いわけではない。
それでも再来率は安定している。
理由は単純です。
患者が
「ここならまた来よう」と
自然に思える空気があったからです。
これは偶然ではなく、
日々の対応の積み重ねです。
再来率は“構造”で決まる
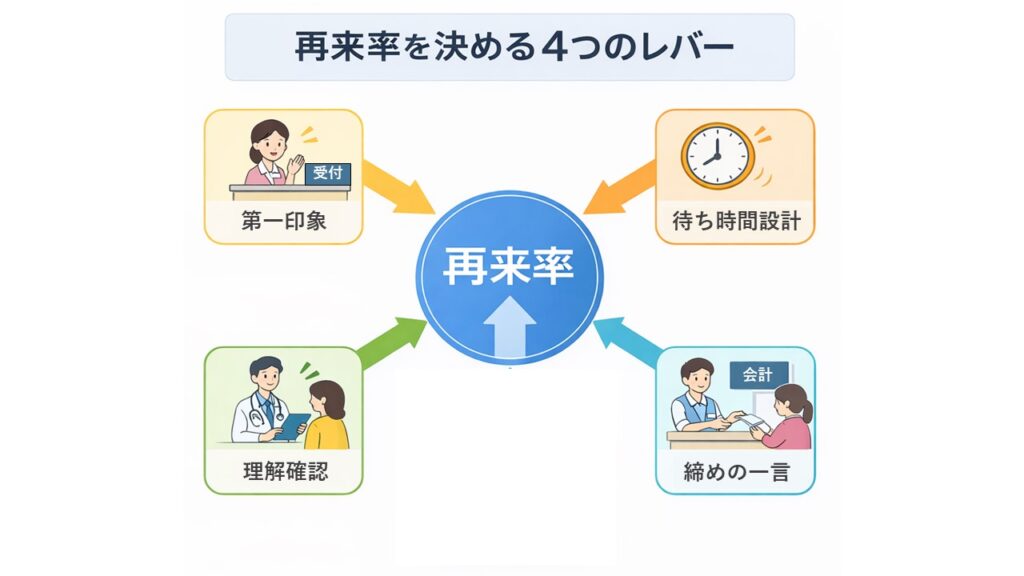
再来率は、個人の人柄では安定しません。
・その日の忙しさ
・スタッフの機嫌
・偶然の会話
これに左右されていては、
数字は揺れ続けます。
必要なのは、
✔ 第一印象
✔ 理解度の確認
✔ 待ち時間の設計
✔ 会計時の締めの一言
つまり、
接遇を構造化することです。
接遇は“雰囲気”ではなく“継続設計”
再来率が上がらない問題は、
「感じが悪いから」ではありません。
多くの場合は、
“良くも悪くもない”
この状態です。
記憶に残らない体験は、
再来の理由になりません。
再来率を上げるには、
診療の質 × 継続の設計
この両輪が必要です。
重要なのは個人任せにしないこと
接遇は奥が深く、
確かに難しい分野です。
しかし、
「うちのスタッフは優しいから大丈夫」
では再来率は安定しません。
最低限の基準を決め、
その上に個々の強みを乗せる。
この順番が必要です。
再来率は“診療の評価”ではない
再来率は、
医療の正しさの指標ではありません。
それは、
「信頼が更新されたか」
の指標です。
この視点に立ったとき、
接遇は単なる優しさではなく、
経営の基盤設計になります。
再来率改善チェックリスト10項目
以下を一つずつ確認してみてください。
① 初診→2回目移行率を把握しているか?
再来率の議論をする前に、
まず確認すべきことがあります。
そもそも、数字を毎月把握していますか?
見るべき指標は2つです。
- 初診 → 2回目移行率
- 2回目 → 3回目移行率
特に重要なのは、
初診から2回目への移行率です。
ここは、
“第一印象が数字に変わる地点”だからです。
目安となる水準
あくまで一般論ですが、
- 50%未満 → 体験設計の再点検が必要
- 60〜70% → 一般的水準
- 75%以上 → 安定した再現性がある状態
ただし重要なのは、
他院との比較ではなく、自院の推移です。
単月ではなく「流れ」で見る
よくある誤りは、
単月の数字で一喜一憂することです。
再来率は季節要因や疾患特性の影響も受けます。
そこで確認すべきは:
- 前月比
- 前年同月比
- 直近6ヶ月の推移
さらに、全体の傾向を見るには
MAT(年移動平均)で確認する方法も有効です。
MATで見ることで、
・一時的なブレなのか
・構造的な低下なのか
が見えてきます。
数字は「評価」ではなく「体温計」
再来率はスタッフの優劣を測るものではありません。
それは、
クリニック全体の体験設計が
機能しているかどうかを示す“体温計”です。
重要なのは、
上がったか、下がったかではなく、
全体としてどちらに向かっているか。
流れを把握できて初めて、
改善の議論が成立します。
② 受付の第一印象は“安定”しているか?
再来率は、診療内容だけで決まりません。
実は「診療前の空気」で方向性がほぼ決まっています。
とくに受付は、クリニックの“温度”を伝える最初の接点です。
チェックすべきポイントは3つだけです。
- 目を見て挨拶しているか
- 声のトーンが時間帯で変わっていないか
- 忙しい時ほど対応が雑になっていないか
重要なのは「上手さ」ではなく、安定感です。
■ アイコンタクトの目安(実務基準)
1. 受付時
→ 1〜2秒 × 2回
・挨拶の瞬間
・用件確認のとき
長く見つめる必要はありません。
一度合わせて、柔らかく外す。それで十分です。
2. 医師・看護師の説明時
→ 重要箇所で約3秒
・診断結果
・治療方針
・リスク説明
ここで視線が入らないと、「流れ作業感」が出ます。
3. 理解確認時
→ 3〜4秒しっかり
「ご不安な点はありますか?」
視線が合わないと、質問は出てきません。
■ 避けるべき状態
- ずっと見つめる(威圧感)
- まったく目を合わせない(無関心)
- PCだけを見続ける
- 書類を見ながら話す
患者は言葉よりも姿勢を覚えています。
■ 院内基準として明文化する
例えば次のようにシンプルに決めます。
- 受付:挨拶時は必ず一度視線を合わせる
- 医師:重要説明時は必ず患者を見る
- 会計:最後に目を見て締めの一言
これだけで体験の質は大きく変わります。
特別な話術は不要です。
「一度、向き合う」
それが第一印象を安定させる最低基準です。
③ 待ち時間に“説明ルール”はあるか?
待ち時間そのものよりも、
患者の不満を生むのは「何も伝えられない時間」です。
30分を超えると放置感が出やすくなります。
重要なのは、時間の長さではなく「説明の有無」です。
確認すべきは次の3点です。
- 遅れている理由を伝えているか
- おおよその目安時間を提示しているか
- 追加の声かけルールが決まっているか
■ レベル別・待ち時間対応
1. 最低限:目安を必ず伝える
30分を超えそうな場合は必ず一言。
- 「あと◯分ほどお時間をいただきます」
- 「現在少し診察が押しております」
ポイントは具体的な目安。
曖昧さが不安を生みます。
2. 次の段階:進行を“見える化”する
- 呼び出し番号表示
- 何人待ちか掲示
- モニターで進行状況を表示
人は状況が見えると耐えられます。
見えないと不安になります。
3. 上級:待ち時間を“関係づくり”に変える
ここが差になります。
- お子さんへの一言
- 高齢者への体調確認
- 前回の話題に触れる
「覚えていてくれた」
この体験が再来の動機になります。
■ 30分・45分の分岐対応
▼ 30分超
説明+目安提示
▼ 45分超
理由説明+共感+感謝
例:
「お待たせして申し訳ありません。急患対応がございました。ご理解いただきありがとうございます。」
謝罪だけで終わらせないこと。
待ち時間はリスクにも、信頼構築の機会にもなります。

④ 診察中に「理解確認」をしているか?
説明して終わっていないでしょうか。
理解確認の一言が、安心感と再来意欲を左右します。
■ 理解確認の実践ポイント
1|問い方を変える
「質問ありますか?」だけでは不十分です。
患者は“理解できていないと思われたくない”と感じ、沈黙しがちです。
→ 不安や迷いがある前提で聞きます。
- 「ご自宅で困りそうな点はありませんか?」
- 「薬の飲み方で迷いそうなところはありますか?」
“ある前提”にすると答えやすくなります。
2|患者に言葉で説明してもらう
最も効果的なのは、簡単な復唱確認。
- 「念のため、今日の治療方針を簡単に教えていただけますか?」
これは理解度・記憶定着・安全性の確認を同時に行えます。
穏やかなトーンで行えば圧迫感は出ません。
3|視線と間を使う
理解確認時は、
- 一度しっかり視線を合わせる
- 2〜3秒の沈黙を置く
沈黙は「急いでいない」というメッセージになります。
4|未来を示して締める
理解確認後は次回の見通しを伝えます。
- 「次回はここを確認します」
- 「ここが改善していれば順調です」
未来が見えると、再来の心理的ハードルは下がります。
理解確認は単なる質問ではありません。
「理解してもらう」から「安心してもらう」への転換点です。
▶クリニックの接遇全般について知りたい方は→こちら
⑤ 専門用語を多用していないか?
診療の質が高くても、言葉が伝わらなければ不安は残ります。
理解できない
↓
質問できない
↓
不安を抱えたまま帰宅
↓
再来しない
この流れは珍しくありません。
専門性の高さと、分かりやすさは別問題です。
■ 専門用語を減らす5つの工夫
1|必ず“言い換え”をセットにする
専門用語は使っても構いません。
ただし、そのまま終わらせないこと。
例:
「逆流性食道炎です。胃酸が上に上がって炎症が起きている状態です。」
専門用語は“名称”、
言い換えは“理解”を作ります。
2|たとえで翻訳する
抽象語はイメージに変えます。
- 炎症 →「火傷のように赤くなっている状態」
- 神経過敏 →「センサーが敏感になっている状態」
- ポリープ →「小さなできもの」
比喩は安心を作る道具です。
3|数字は生活サイズに置き換える
「5ミリ」より
「小豆くらい」の方が伝わります。
医療数字を生活感覚に落とすことが重要です。
4|質問しやすい空気を先に作る
「分かりにくい言葉があれば止めてくださいね」
この一言だけで、心理的ハードルは下がります。
5|患者の言葉で言い直してもらう
「ご家族に説明するとしたら、どう言いますか?」
言い直せれば理解できています。
言えなければ、まだ翻訳が足りません。
専門性を下げるのではありません。
伝達精度を上げるのです。
⑥ 会計時の“締めの一言”はあるか?
患者の記憶に残るのは、診察内容よりも最後の体験です。
会計時の数秒が、安心感を固定する時間になります。
ただ「お大事にどうぞ」と言うだけでは、印象は弱い。
視線を合わせず機械的に終わると、それは“処理”になります。
■ 締めの一言が持つ役割
良い締めには3つの要素があります。
- 今の状態への共感
- 次回への意味づけ
- 不安への安心提示
■ 実践パターン(応用しやすい型)
1. 状態への一言
「今日はお疲れさまでした。しんどかったですね。」
2. 未来の見通しを伝える
「3日ほどで楽になる方が多いですよ。」
3. 次回の意味を示す
「次回は経過を確認する大事な診察になります。」
4. 個別性を入れる
「前回お話しされていた件、その後いかがですか?」
5. 感謝を伝える
「本日はお越しいただきありがとうございました。」
■ 基本構造(型にすれば安定する)
「今日は大変でしたね(共感)。
次回はここを確認します(意味づけ)。
何かあればいつでもご連絡ください(安心)。」
この数秒が、
“来てよかった”という記憶を作ります。
⑦ 口コミの感情ワードを分析しているか?
星の数だけで判断していませんか?
本当に見るべきなのは、文章の中にある感情表現です。
再来率が伸び悩む医院には、
口コミの中に必ず“予兆”が現れます。
■ 基本ステップは3つだけ
① 文章だけを集める
Googleマップや院内アンケートなど、
直近6〜12ヶ月分の「本文」を抜き出します。
星評価はいったん見ません。
② 感情カテゴリを決める
ワードを10分類以内に整理します。
例)
ポジティブ系
- 丁寧さ
- 安心感
- 説明の分かりやすさ
- 共感・寄り添い
ネガティブ系
- 冷たい印象
- 不安
- 説明不足
- 待ち時間
細かくしすぎないことがコツです。
③ 出現回数を数える
方法はシンプルで構いません。
- エクセルでワードを検索
- スプレッドシートで月別に「1」を入れる
- AIでカテゴリ分類させる
重要なのは月ごとの推移を見ることです。
■ 分析のポイントは「比較」
単月ではなく、
- 前月比
- 3ヶ月平均
- 施策前後の差
を見ることで初めて意味が出ます。
例:
「待ち時間」ワードが3ヶ月連続で増加
→ 運用の変化を確認する
口コミは感情の履歴です。
■ ポジティブも“資産”
ネガティブだけを見るのは不十分です。
毎月多く出るポジティブワードは
医院の“無自覚な強み”。
それは
- ホームページ
- LP
- 採用ページ
に活用できます。
口コミ分析は犯人探しではありません。
傾向を読み、構造を整えるための材料です。
⑧ スタッフ間の情報共有は機能しているか?
患者体験は“リレー”です。
受付・看護師・医師・会計の対応がつながっていなければ、安心は途切れます。
特に初診患者の
- 不安の強さ
- 家族背景(高齢・子連れなど)
- 前回の違和感
が共有されていないと、毎回“初対面対応”になります。
■ 情報共有の基本原則
- 口頭で終わらせない(見える化する)
- 個人メモにしない(全員が確認できる)
- 短くまとめる(1〜3行以内)
完璧さよりも、継続回数が重要です。
■ 実践ポイント(簡潔版)
① 定型フォーマットを作る
「患者名/状況/次回注意点」の3点だけ。
例:
「◯◯様:待ち時間に不安。次回は先に目安説明」
② 感情ログを残す
診察後に簡単チェック。
□ 不安強い
□ 説明理解弱い
□ 待ち時間ストレス
感情情報が残ると、対応が安定します。
③ 5分ミニ振り返り
毎日1つずつ
・今日の改善点
・今日の良対応
長い会議は不要です。
④ 主語は“構造”にする
「誰が悪い?」ではなく
「どの場面で起きた?」
個人攻撃になると、共有は止まります。
■ 共有の成熟度
- レベル1:口頭のみ
- レベル2:記録あり
- レベル3:数値と連動
理想はレベル3。
共有が再来率やクレーム率と結びついたとき、
接遇は再現可能な技術になります。
⑨ 接遇の最低基準は明文化されているか?
「感じがいい」だけでは、再現性は生まれません。
再来率は“偶然の良対応”ではなく、最低基準の安定で決まります。
院内で次のような行動基準が言語化されていますか?
- 待ち時間◯分で必ず声かけ
- 診察後は理解確認を入れる
- 受付時は必ず視線を合わせる
曖昧な印象評価ではなく、行動レベルに落とすことが重要です。
■ 接遇ベースライン10項目(一般対応の基準)
① 挨拶は視線を合わせて行う
2〜3秒目を見る。無視感を与えない。
② 話を遮らない
最後まで聞き、うなずきで受容を示す。
③ 無表情に見せない
口角をわずかに上げるだけで印象は変わる。
④ 声量は相手基準で調整
自分ではなく相手の聴き取りやすさを優先。
⑤ 専門用語は必ず言い換える
名称と説明をセットにする。
⑥ 待ち時間は放置しない
20〜30分を目安に状況説明を入れる。
⑦ 否定から入らない
まず受け止め、次に説明する。
⑧ 会話に締めを入れる
「他に不安はありませんか?」と確認。
⑨ 感情が強い場面では速度を落とす
テンポを下げるだけで衝突は減る。
⑩ 機嫌を態度に出さない
忙しさや疲労を理由に基準を下げない。
最低基準は“理想”ではなく“下限ライン”です。
この土台があって初めて、個々の強みが活きます。
⑩ 改善を数値で3ヶ月追っているか?
研修を実施して満足していませんか。
接遇改善は「やったかどうか」ではなく、数字が動いたかどうかで判断します。
確認すべきはシンプルです。
- 前月比
- 前年同月比
- 改善施策の前後比較
単月の上下に一喜一憂するのではなく、
最低3ヶ月単位で推移を見ることが重要です。
接遇の変化は劇的ではありません。
0.5%、1%といった微差の積み重ねが、半年後に構造を変えます。
■ なぜ継続的な数値確認が必要か
求められる接遇水準は、時代とともに変わります。
- 高齢化の進行
- 子育て世代の増加
- 情報感度の高い患者層の拡大
環境が変われば、期待も変わります。
数値を見なければ、その変化に気づけません。
接遇は一度完成するものではありません。
測定 → 調整 → 再測定 を繰り返すことで、
“今の時代に合った体験”へと更新されていきます。
継続して追って初めて、改善は文化になります。
再来率は“売上指標”ではなく“経営構造の指標”
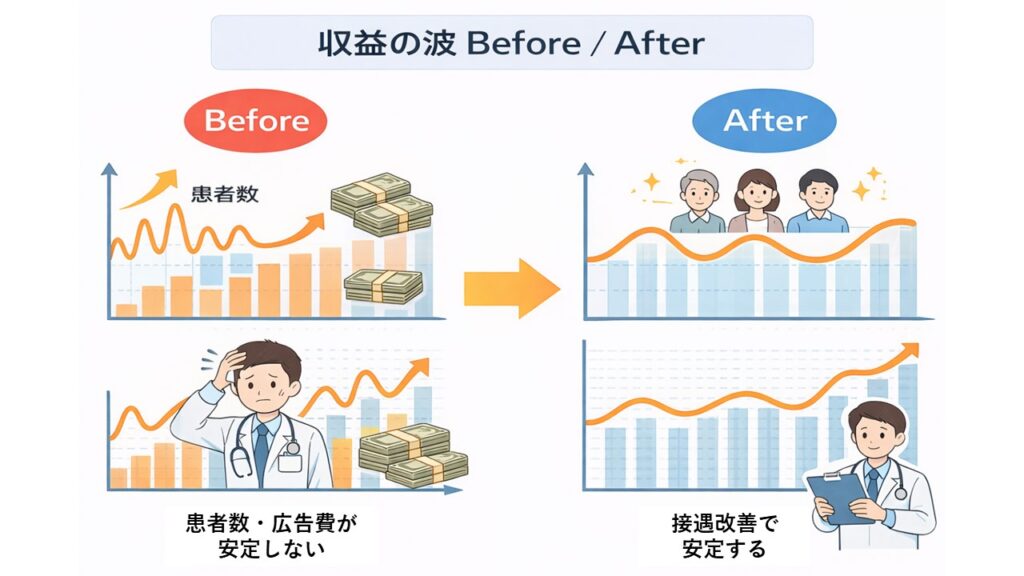
再来率は単なるリピート数字ではありません。
クリニックの体験設計が機能しているかどうかを示す構造指標です。
例えば再来率が5%上がるだけでも、
初診100人
→ 2回目が5人増
→ 平均単価1万円なら月5万円増
→ 年間では60万円以上の差
となります。
ここで重要なのは「増収」というよりも、
患者の定着が進んだという構造変化です。
接遇は“攻め”ではなく“安定化装置”
接遇は直接売上を生み出す施策ではありません。
広告のように即効性もありません。
しかし、
・離脱を減らす
・評価のブレを抑える
・患者体験を均一化する
ことで、収益の振れ幅を小さくします。
不安定な経営は、流入頼みの状態。
安定した経営は、定着が積み上がる状態です。
よくある思い込み
「うちは医療レベルが高いから大丈夫」
医療の質は前提条件です。
しかし再来を決めるのは、技術評価だけではありません。
・説明の納得感
・スタッフとの関係性
・安心して通える雰囲気
こうした総体験の積み重ねが、再来率に反映されます。
接遇はコストではなく投資です。
教育ではなく、経営の基盤整備です。
体験を整えることは、
未来の売上を“取りに行く”ことではなく、
未来の離脱を“防ぎ続ける”こと。
その積み重ねが、
結果として安定した経営をつくります。
まとめ
再来率が伸びない原因は、
必ずしも集客不足とは限りません。
まず見直すべきは次の5点です。
✔ 初診→2回目移行率
✔ 待ち時間の説明有無
✔ 診察中の理解確認
✔ 会計時の締めの印象
✔ 口コミの感情傾向
接遇は“優しさ”の問題ではありません。
再来を安定させるための体験設計です。
再来率は偶然ではなく、
構造を整えることで高められます。
———
この記事を書いた人
医療業界における実務経験を通じて、
クリニックの受付・待合・診察前後といった
患者対応の現場を、業務フローや判断構造の観点から継続的に見てきた。
また、Web集客(SEO、リスティング広告)によって来院した患者が、
現場でどのように判断し、
再来・離脱に分かれていくのかという
「Webと接遇の接点」に関心を持ち、
両者を切り離さずに整理する視点で情報発信を行っている。
本サイトでは、
接遇を努力論ではなく「設計」として捉え、
経営数字につながる形で考えることをテーマに執筆している。
現場で「なぜうまくいかないのか分からない」という状態を、
設計の視点から整理することを得意としている。
———
関連情報
▶ 1時間の無料相談はこちら
※現在はオンラインで実施しています
集患から再来までの全体像を把握したい方へ
▶ 集患の全体像を確認する

